Mientras el coronavirus ocupa las pantallas, el dengue crece en nuestros barrios

Este año, la enfermedad transmitida por los mosquitos ha tenido un aumento preocupante: sus consecuencias hoy, en cuanto a la cantidad de infectadxs, superan ampliamente al virus que alarma a nivel global. Sólo en la última semana, 314 personas fueron diagnosticadas en la provincia y más de 200 barrios de la capital presentaron, al menos, un caso de contagio. Ante este panorama, entrevistamos a Germán Bernardi, médico infectólogo, y a Walter Almirón, biólogo e investigador de la UNC, para analizar el brote del dengue en nuestra región.
Por Lucía Maina para La tinta
El brote de dengue que afecta, este año, al país y a la provincia aparece solo de manera secundaria en medios de comunicación y conversaciones cotidianas en el contexto de la pandemia por coronavirus. Sin embargo, sus consecuencias hoy, en cuanto a la cantidad de infectadxs, superan ampliamente al virus que preocupa a nivel global: sólo en la última semana, 314 personas fueron diagnosticadas con dengue en Córdoba, bastante más que los 264 casos de coronavirus confirmados en total a nivel provincial. En la ciudad capital, 212 barrios presentaron, al menos, un caso de contagio y ya son 20 las localidades cordobesas que presentan circulación activa de dengue, tal como informó el Programa de Zoonosis del Ministerio de Salud de la Provincia.
Aunque se trata de una enfermedad ya conocida que se repite cada año con las altas temperaturas, este 2020, el dengue ha tenido un aumento preocupante. En Argentina, los 14.237 casos detectados en esta temporada, según el último reporte oficial, superan entre 7 y 8 veces a los registrados en los últimos dos años. En Córdoba, en tanto, desde el 28 de julio de 2019 al 21 de abril de este año, fueron 2.629 las personas diagnosticadas con dengue, de las cuales, solo 82 son casos importados. Además, se confirmó, al menos, una muerte por esta enfermedad en marzo pasado: se trata de la primera vez que se registran fallecimientos en la provincia con este diagnóstico.
Ante este panorama, desde La tinta, entrevistamos a Germán Bernardi, médico infectólogo del Hospital Misericordia, y a Walter Almirón, biólogo y director del Centro de Investigaciones Entomológicas de la Universidad Nacional de Córdoba, para analizar la situación del dengue en nuestra región. Los especialistas repasan las causas ambientales y comunitarias de este brote, las consecuencias que puede tener esta enfermedad en nuestra salud, así como las medidas de precaución a tener en cuenta. Además, ambos advierten que el contagio está bajando, pero continuaría, al menos, hasta mayo, ya que, para que los mosquitos empiecen a morir, hacen falta bajas temperaturas, mientras, en los próximos días, se esperan máximas de hasta 30 grados.
Los ciclos del brote y el cambio climático
A pesar de que, actualmente, la gran mayoría de los casos de dengue son autóctonos, Argentina es un país considerado epidémico, no endémico. Esto significa, explican los especialistas, que el primer factor para que haya casos e, incluso, brotes en nuestro territorio es el movimiento de las personas, que se infectan fuera y, la mayoría de las veces, sin saberlo, traen el virus desde otros países. Después, se vuelven importantes las condiciones que los mosquitos encuentren para permanecer y reproducirse, tanto por las condiciones de las viviendas como por el clima.
—¿Cómo puede explicarse el gran aumento de casos de dengue que estamos viendo este año?
Germán Bernardi (GB): Cada cuatro o cinco años, es esperable tener estas curvas en ascenso, porque se van juntando diferentes fenómenos en relación a la parte climática y a la comunidad, que van predisponiendo a que surjan este tipo de picos. Lo que está pasando está dentro de las probabilidades de estos ciclos, es el comportamiento que estamos viendo desde hace un tiempo, y, si bien puede cambiar, es esperable que sigamos teniendo estos picos. También van a obedecer al cambio climático, lo que puede hacer que, con el tiempo, cambie el área de extensión y Argentina pase de ser epidémico a endémico, y, ahí, cambiaría la situación, porque podríamos esperar que estos picos sucedan todos los años.
Walter Almirón (WA): Estos brotes se van dando en ciclos. El último gran brote fue en el 2016, el problema es que, como ahora toda la información es sobre coronavirus, quedó totalmente opacada la magnitud del dengue este año, pero, en Córdoba, este brote es mucho mayor que el de 2016. En los últimos índices, había sectores de Córdoba que tenían 30 y hasta 50 por ciento de viviendas con criaderos, cuando el índice a nivel mundial para que el riesgo de infección sea bajo es menos de 1 por ciento. Si la mitad de Córdoba tiene criaderos, obviamente, es una situación ideal para que haya trasmisión.
—¿Cuánto influyen los aspectos ambientales en la propagación de esta enfermedad?
WA: Los factores ambientales son clave: tiene que haber temperaturas y precipitaciones acordes para que haya muchos mosquitos y, este año en particular, ha habido muchos en nuestra zona. Además, nosotros hemos visto la distribución histórica de estos mosquitos y, en la década del 60, se consideraban erradicados del país.
La distribución más austral que teníamos era Buenos Aires y, ahora, es La Pampa, incluso, han bajado más al sur. La distribución está cambiando, es probable que, por el cambio climático, además de otros factores como el movimiento de gente, con la posibilidad de transportes que hay ahora mediante aviones, trenes, barcos, etc.
La atención en contexto de pandemia
—¿Cómo se trabaja en la recepción y detección de los casos, actualmente, en los hospitales y centros de salud?
GB: Una de las principales causas de consulta actualmente es el dengue. En general, se consulta por Síndrome Febril Agudo, se hace un análisis de laboratorio y se evalúa en base a los resultados y el estado del paciente, pero la mayoría de los pacientes son ambulatorios, no requieren internación. Normalmente, si el paciente corresponde a un barrio en el cual ya hay circulación de dengue y cumple la definición de caso sospechoso, pasa a ser notificado como tal. Si tienen una inquietud o vulnerabilidad particular, se puede hacer la serología (con pruebas específicas para el virus del dengue) y, si no, directamente, se lo cataloga como caso sospechoso con un control clínico, más un control de laboratorio cada 48 horas hasta ver la mejoría.
—¿Influye en esta definición de no hacer pruebas específicas la situación particular que se vive en los centros de salud por la pandemia del coronavirus?
GB: No, este procedimiento se hace habitualmente. Si el barrio está catalogado como de circulación, ya no se vuelve a pedir serología de dengue, excepto que sea un paciente con vulnerabilidad. En 2009 o 2016, cuando hubo otros picos, también fue así. Cuando ya la circulación pasa a ser masiva, no tiene sentido gastar recursos en serología porque el virus ya es circulante y, si el paciente tiene la clínica compatible, ya tenés la definición de caso sospechoso y no cambia la conducta.
—¿En qué consiste la atención de las personas enfermas?
GB: Menos del 2 por ciento de estas personas tiene cuadros graves, entonces, el porcentaje de internación por esta causa es pequeña. Por eso, es fundamental que la asistencia desde salud pueda reconocer la enfermedad, definir el caso, hacer los controles clínicos y de laboratorio, y poner en conocimiento a la persona de cuáles son los signos de alarma.
—¿Cuándo esta enfermedad puede resultar grave o mortal?
GB: Hay poblaciones que son consideradas más vulnerables, por ejemplo, una embarazada. También influye el tipo de dengue que pueda tener: no es lo mismo los serotipos 1 o 4 que los serotipos 2 o 3, que son más graves. El antecedente también es importante, si la persona tuvo anteriormente dengue o no. Hay que sumar varias cuestiones y reconocer los signos de alarma de la enfermedad, que se ven entre el quinto y el séptimo día. Uno debe dar estos recaudos a la población, que, si tiene dolor abdominal, si comienza con vómitos, sangrado, confusión, son signos de alarma y esas cuestiones son las que hay que seguir para ver la evolución.
Prevenir y actuar a tiempo
La única forma de trasmisión de dengue comprobada hasta ahora es mediante la picadura de mosquitos: los especialistas confirman que no hay pruebas de que la enfermedad pueda contagiarse por contacto físico o trasmisión sexual. Es por eso que ambos insisten en la necesidad de aprovechar este momento de cuarentena para eliminar los criaderos de los hogares. En este sentido, Almirón agrega que el hecho de permanecer en casa puede favorecer la trasmisión si se tiene en cuenta que, actualmente, más de la mitad de los barrios de la ciudad de Córdoba tienen criaderos y los mosquitos, en este contexto, pueden encontrar más personas a las que picar dentro de los hogares.
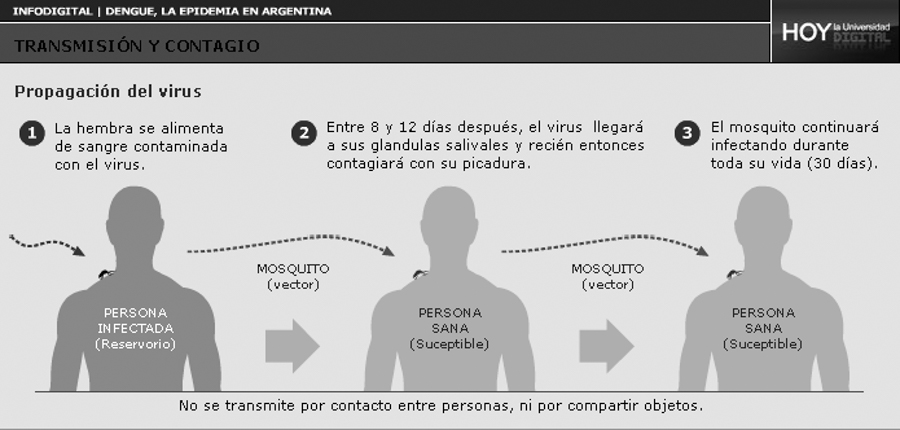
—¿Cuáles son las medidas de prevención más importantes? ¿Son efectivas las fumigaciones que realizan los gobiernos en este contexto?
GB: Normalmente, la hembra es la que está dentro del domicilio, la que pone los huevos, entonces, más allá de las fumigaciones y los controles de foco para mosquitos adultos, para los que están adentro de domicilios donde hay larvas, esa medida no es eficaz: debe cambiar la conducta dentro del domicilio para que los floreros y los recipientes de agua sean eliminados.
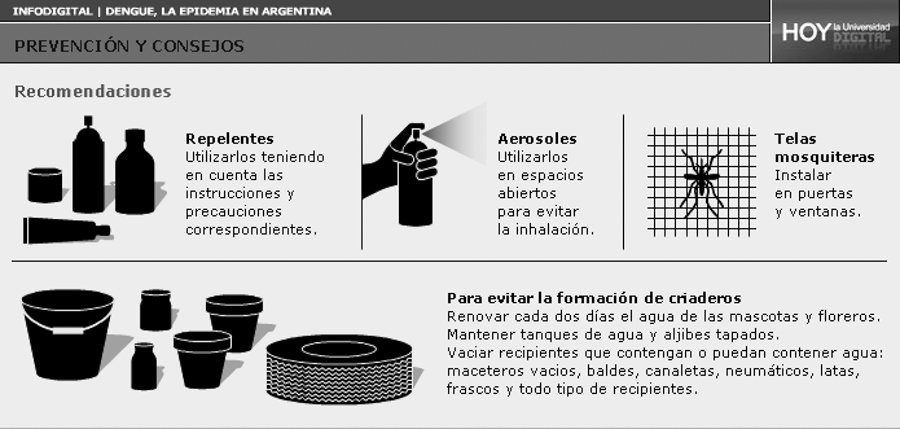
Hay medidas de cuidado personal que debemos tener todos. Necesitamos tener un cambio cultural: así como usamos protector solar, tenemos que aprender a usar repelente de manera continua durante el día y aplicarlo cada cuatro o seis horas. También tomar las precauciones a nivel domiciliario, con el descacharramiento, el desmalezamiento, la colocación de telas mosquiteras. Son cuestiones que tenemos que incorporar en este cambio climático, cultural: estas medidas se van a mantener en el tiempo y van a tener que ser universales.
WA: La Organización Panamericana de la Salud (OPS), ya en diciembre del año pasado, estaba alertando que, en todas las regiones de Sudamérica, había un aumento de casos. Además, ya sabemos que en el norte del país, en diciembre, empiezan a aparecer los primeros casos autóctonos y, en Córdoba, en enero, llegan casos importados, y, en febrero, empiezan los casos autóctonos.
Entonces, las medidas de prevención tienen que llegar antes, durante la primavera, para tratar de mantener las poblaciones de mosquitos en niveles bajos que no impliquen trasmisión. Esta es la principal deficiencia, porque lo que se hace es una vigilancia de los casos y cuando buscás casos es porque ya estás ante un brote.
La OPS indicaba que la cantidad de fallecidos también iba a ser importante porque, en Sudamérica, han circulado cuatro serotipos del dengue, entonces, una persona puede tener cuatro veces dengue con cada uno de los serotipos y, cuanto más infecciones tenga, mayor es el riego de que la enfermedad sea grave y de llegar a la muerte.
Hay que hacer hincapié en el control domiciliario: cada uno, en su casa, tiene que buscar y detectar los criaderos. En el patio, el jardín, el techo de la casa puede haber recipientes con larvas. Hay que tirar el agua de los recipientes y lavarlos, con un cepillo o esponja ya es suficiente para eliminar los huevos. También hay que usar ropa más larga, que nos cubra, porque eso da menos chances para evitar picaduras.
Si tenés síntomas como fiebre, dolor de cabeza, muscular, detrás de los ojos, podés llamar al 0800-122-1444, la línea dispuesta por el Ministerio de Salud de la Provincia para acceder a las indicaciones oportunas.
*Por Lucía Maina para La tinta / Imagen de portada: Radio Mitre.



